Osteochondroza szyjna jest chorobą, w której dotknięte są kręgi i krążki międzykręgowe. Osteochondroza szyjna odnosi się do deformujących dorsopatii. Inwolucyjne zmiany w dyskach zaobserwowano już w wieku 20 lat. Jednocześnie stają się bardziej wrażliwe na obciążenia, mniej elastyczne i tracą płyn smarujący.
Najczęściej patologia występuje u osób starszych, ale obecnie obserwuje się znaczny wzrost zachorowalności wśród dzieci i młodzieży. Neurolodzy identyfikują osteochondrozę szyjki macicy za pomocą najnowszych badań diagnostycznych. Po wyjaśnieniu diagnozy przeprowadzana jest kompleksowa terapia najskuteczniejszymi lekami, procedurami fizjoterapeutycznymi i innowacyjnymi metodami rehabilitacji fizycznej.
Nazwa choroby składa się z dwóch greckich terminów „osteon" (kość) i „chondros" (chrząstka). Osteochondroza szyjna zaczyna się od zmian w centralnej części krążka. Krążek międzykręgowy traci wilgoć, zmniejsza się, co prowadzi do zbieżności trzonów kręgów i naruszenia korzeni nerwowych naczyniami. Kręgi otrzymują składniki odżywcze z otaczających tkanek, co jest szkodliwe dla organizmu. Ucisk nerwów i naczyń krwionośnych prowadzi do ochronnego skurczu mięśni, który w miarę postępu choroby staje się przyczyną bólu.

Który lekarz leczy tę chorobę?
Leczenie osteochondrozy to dziedzina działalności neurologów. Jednak gdy pojawią się objawy osteochondrozy szyi, można skonsultować się z lekarzem rodzinnym. Neurolog wybierze leki na osteochondrozę szyjki macicy, które wywierają najmniejszy nacisk na organizm, co jest ważne w terapii lekowej.
Aby określić obecność procesu patologicznego w tkance chrzęstnej i osteochondrozie szyjno-ramiennej, pacjent jest kierowany na kompleksowe badanie. Zgodnie z wynikami badań opracowywane są taktyki leczenia osteochondrozy szyjki macicy.
Współpraca interdyscyplinarna pozwala również na leczenie chorób współistniejących u pacjenta. Dodatkowo pacjent otrzymuje pełne wsparcie informacyjne: plan leczenia, wypis o kosztach usług, udzielenie informacji o konsultacjach specjalistycznych i działaniach diagnostycznych.
Powoduje
Osteochondroza szyjna rozwija się pod wpływem różnych czynników prowokujących. Nie zidentyfikowano żadnej konkretnej przyczyny osteochondrozy szyjki macicy. Choroba często wiąże się z zaburzeniami metabolicznymi i starzeniem się kręgów.
Naukowcy sugerują, że osteochondroza szyjna rozwija się z następujących powodów:
- Nadmierny nacisk na kręgosłup. Podczas noszenia niewłaściwych butów, płaskostopia, otyłości, przedłużonej pozycji siedzącej obserwuje się duże obciążenie kręgosłupa;
- Zaburzenia metaboliczne. Niedobór witamin, minerałów, zaburzenia metabolizmu wapnia mogą być przyczyną procesów zwyrodnieniowych w kręgach;
- Wrodzone i nabyte anomalie kręgosłupa i aparatu więzadłowego (pogrubienie więzadeł, lędźwi, sakralizacja);
- Patologie przewodu pokarmowego, prowadzące do niewystarczającego wchłaniania składników odżywczych;
- Infekcja, zatrucie;
- Urazy, stłuczenia, złamania kręgosłupa, w wyniku których dochodzi do zakłócenia dopływu krwi i unerwienia kręgosłupa, co powoduje ich zaburzenia dystroficzne;
- Stres;
- Noszenie butów na obcasach;
- Ciąża, zwłaszcza ciąże mnogie;
- Zmiany autoimmunologiczne tkanki łącznej, nieprawidłowa struktura kolagenu typu 1 i 2;
- Zagrożenia zawodowe (podnoszenie ciężkich ładunków, długotrwałe wibracje, praca w pozycji siedzącej ze stałym pochyleniem głowy);
- Zmiany miażdżycowe i inne w tętnicach kręgowych;
- Skrzywienie kręgosłupa (kifoza, skolioza, kifoskolioza).
Ważnym czynnikiem ryzyka rozwoju osteochondrozy szyjki macicy jest obciążona dziedziczność. Fakt ten świadczy o występowaniu osteochondrozy u dzieci, gdy kręgosłup nie jest jeszcze przeciążony.
Stopnie
Dzięki specjalnej budowie kręgosłupa jest w stanie pełnić swoje funkcje. Za główną jednostkę strukturalną uważa się segment ruchu kręgosłupa (VMS). Składa się z dwóch sąsiednich kręgów, krążka międzykręgowego i aparatu mięśniowo-więzadłowego. Osteochondroza prowadzi do procesów dystroficzno-degeneracyjnych, najpierw w krążku międzykręgowym, a następnie w kręgu. Po porażce jednego kręgu wykonywanie jego funkcji zapewniają sąsiednie. Prowadzi to do wzrostu obciążenia i utraty ruchomości dotkniętego segmentu.
W rozwoju osteochondrozy szyjki macicy lekarze wyróżniają kilka etapów:
- Pierwszy stopień osteochondrozy szyjnej. Ponieważ krążek międzykręgowy pozbawiony jest własnego ukrwienia i pobiera składniki odżywcze z otaczających tkanek, podlega zmianom zwyrodnieniowym. Osteochondroza w I stadium rozwoju charakteryzuje się zniszczeniem jądra miażdżystego i pęknięć w pierścieniu włóknistym. Klinicznie objawia się to ostrym lub uporczywym miejscowym bólem szyi (ból szyjny) i sztywnością;
- Osteochondroza drugiego stopnia kręgosłupa szyjnego. Na tym etapie niszczenie pierścienia włóknistego trwa, pojawia się patologiczna ruchliwość i niestabilność kręgów. Pacjenci skarżą się na ból szyi, nasilany wysiłkiem fizycznym, przechylaniem głowy lub przyjmowaniem określonej pozycji;
- Trzeci etap choroby charakteryzuje się całkowitym zniszczeniem pierścienia włóknistego. Galaretowate jądro nie jest utrwalone. Mogą wystąpić przepukliny dysków i powodować silny ból. Na tym etapie, z powodu złego utrwalenia SMS-a, może powstać skrzywienie kręgosłupa;
- W czwartym stadium choroby krążek międzykręgowy zostaje zastąpiony tkanką łączną, wpływa to na inne sąsiednie segmenty. Rozwija się spondyloartroza, zapalenie pajęczynówki. Stawy stają się całkowicie nieruchome - rozwija się ankyloza. Tkanka kostna rośnie wokół dotkniętego obszaru - powstaje osteon. Przy czwartym stopniu osteochondrozy szyjnej obserwuje się żywe objawy: silny ból promieniujący do ramienia, mostka, do obszaru między łopatkami, zaburzenia wrażliwości.

Objawy i oznaki
Objawy osteochondrozy szyjki macicy na początkowych etapach mogą być niespecyficzne: zawroty głowy, bóle głowy, osłabienie, chrupanie podczas ruchów głowy. W miarę postępu choroby rozwijają się następujące objawy:
- Silny ból szyi i ramion;
- drętwienie ręki;
- Zawroty głowy;
- Zwiększone ciśnienie krwi;
- Upośledzona koordynacja ruchów;
- Zwiększona potliwość.
Istnieje kilka zespołów, które pojawiają się wraz z rozwojem patologicznego stanu mięśni pleców i kręgosłupa szyjnego:
- Zespół migreny szyjnej.
- Zespół tętnic kręgowych.
- Zespół nadciśnieniowy.
- Zespół sercowy.
- Zespół korzeniowy.
Występują, gdy zakończenia nerwowe są uszkodzone, tętnice i żyły są ściśnięte podczas rozwoju choroby. Za najniebezpieczniejsze powikłanie uważa się zespół tętnic kręgowych. Dochodzi do naruszenia przepływu krwi przez tętnicę, która odżywia mózg i rdzeń kręgowy. Słuch pacjenta zmniejsza się, zmniejsza się widzenie, rozwijają się ciągłe zawroty głowy. Pacjent może stracić przytomność podczas jazdy z powodu gwałtownego naruszenia przepływu krwi.
W wyniku ucisku nerwów odpowiedzialnych za unerwienie mięśni klatki piersiowej i przepony pojawia się ból w okolicy serca, który nie jest związany z chorobą serca, ale jednocześnie może wystąpić tachykardia, arytmia i niedociśnienie rozwijać. Ucisk żył prowadzi do rozwoju zespołu nadciśnieniowego płynu mózgowo-rdzeniowego. Zwiększa się ciśnienie śródczaszkowe, pojawiają się nudności, wymioty i silny ból głowy z powodu upośledzonego odpływu krwi z mózgu.
W wyniku ściskania szyi rozwija się zespół korzeniowy - silny ból pojawia się w szyi, ramionach, łopatkach i tylnej części głowy. W przypadku tego zespołu ramiona i szyja drętwieją. W przypadku zespołu migreny szyjnej pacjent martwi się silnym bólem potylicy, któremu często towarzyszą nudności i wymioty.
Zespoły odruchowe występują, gdy korzenie kręgosłupa nie są jeszcze dotknięte. Pacjenci skarżą się na bóle szyi, głowy (zwłaszcza z tyłu głowy), ramion po jednej lub obu stronach. Ból odruchowy, w przeciwieństwie do bólu korzeniowego, nie łączy się z zaburzeniami wrażliwości. Ból szyjki macicy może być nudny, bolesny. Ostry ostry ból „lumbago" nazywa się cervicago. Występuje skurcz i ból mięśni, bolesność punktów przykręgowych. Oznaki osteochondrozy szyjki macicy nasilają się w niewygodnej pozycji, z przechylaniem głowy, kaszlem, wysiłkiem fizycznym. Z powodu impulsów nerwowych z pierścienia włóknistego dotkniętego segmentu pojawiają się objawy nadkłykcia, okołostawowe stawu ramienno-łopatkowego i zespół ramię-ręka, co powoduje kompensacyjny skurcz mięśni.
Zespołom korzeniowym towarzyszy upośledzona aktywność ruchowa i wrażliwość. Jednocześnie nerwy, naczynia krwionośne są upośledzone, odpływ żylny i limfatyczny w ognisku patologicznym jest zaburzony w wyniku zmniejszenia kanału międzykręgowego. Ból w zespole korzeniowym jest ostry, intensywny. Częstą przyczyną uwięźnięcia nerwu rdzeniowego jest przepuklina. W obszarze patologicznego skupienia zmniejsza się napięcie mięśniowe. W przypadku radiculoischemii, oprócz nerwów, naczynia są ściskane.
Jeśli nerw przeponowy jest zaangażowany w proces patologiczny, pojawia się zespół sercowy. Objawia się palącym, ostrym bólem lewej strony klatki piersiowej z napromieniowaniem ramienia, okolicy międzyduloidowej. Nazwa zespołu wynika z faktu, że charakter bólu jest podobny do ataku dusznicy bolesnej. Główna różnica między bólem w dławicy piersiowej polega na tym, że ustępuje po zażyciu nitrogliceryny, może wystąpić w spoczynku i łączy się z przerwami rytmu serca (tachykardia, arytmia).
Objawy osteochondrozy szyjki macicy zależą od lokalizacji procesu patologicznego. W przypadku uszkodzenia górnych kręgów szyjnych dopływ krwi do mózgu zostaje zakłócony z powodu ucisku tętnic mózgowych. Prowadzi to do bólów głowy (zwłaszcza w okolicy potylicznej), zawrotów głowy, omdlenia, wysokiego ciśnienia krwi. Zawroty głowy z osteochondrozą szyjną są spowodowane zmniejszeniem przepływu krwi do ucha wewnętrznego. Pacjenci martwią się również nudnościami, występują objawy przedsionkowe i oczne.
Z połączoną zmianą kręgów mówią o osteochondrozie szyjno-piersiowej. Choroba objawia się następującymi objawami:
- Zawroty głowy;
- Ból szyi i ramienia;
- Mrowienie, pełzanie na kończynie górnej;
- Neuralgia międzyżebrowa.
Diagnostyka
Osteochondroza szyjna jest chorobą przewlekłą, która może prowadzić do powstawania przepuklin i ucisku rdzenia kręgowego. Dlatego ważne jest, aby w odpowiednim czasie postawić dokładną diagnozę i rozpocząć terapię. Aby zidentyfikować osteochondrozę szyjki macicy, stosuje się następujące rodzaje diagnostyki instrumentalnej:
- Spondylografia lub prześwietlenie kręgosłupa. Ta metoda badawcza jest bezbolesna, bardzo pouczająca i nie wymaga specjalnego przeszkolenia. Prześwietlenie kręgosłupa pozwala ocenić jego cechy anatomiczne i funkcjonalne. Na zdjęciu zwraca się uwagę na strukturę kręgów, ich wzajemne relacje, odległość między nimi, światło kanału kręgowego;
- Tomografia komputerowa - dostarcza informacji głównie o stanie tkanki kostnej, pozwala zidentyfikować zwężenie kanału kręgowego i przepukliny krążka;
- Rezonans magnetyczny - pozwala określić zmiany w tkankach miękkich. Obraz MRI wyraźnie pokazuje zmiany w krążkach międzykręgowych i rdzeniu kręgowym.

Farmakoterapia
Leczenie osteochondrozy kręgosłupa szyjnego składa się z terapii lekowej i nielekowej. Nawet po całkowitym wyleczeniu neurolodzy podejmują środki zapobiegawcze, aby wykluczyć nawroty choroby. W ostrym okresie w leczeniu osteochondrozy kręgosłupa szyjnego lekarze przepisują pacjentom leki z następujących grup farmakologicznych:
- Nienarkotyczne środki przeciwbólowe. Są przyjmowane doustnie lub wstrzykiwane domięśniowo, aby szybko osiągnąć efekt;
- Niesteroidowe leki przeciwzapalne;
- Witaminy z grupy B w dużych dawkach.
Diuretyki stosuje się w celu zmniejszenia zatrzymywania płynów w korzeniu kręgosłupa i otaczających tkankach. Leki przeciwhistaminowe nasilają działanie leków przeciwbólowych. Skurcze mięśni są eliminowane przez środki zwiotczające mięśnie. W przypadku długotrwałego zespołu silnego bólu neurolodzy wykonują blokadę nerwów.
Aby poprawić procesy metaboliczne w krążku międzykręgowym, stosuje się chondroprotektory. Leki te zwiększają zawartość glikozaminoglikanów, zwiększają jędrność, elastyczność i amortyzację krążków międzykręgowych.
Tabletki na zawroty głowy
Pacjenci często doświadczają zawrotów głowy z osteochondrozą szyjki macicy. Aby je zmniejszyć, lekarze przepisują niesteroidowe leki przeciwzapalne. NLPZ należące do różnych grup różnią się mechanizmem działania i efektem, dlatego tylko wykwalifikowany specjalista może określić odpowiedni lek.
Ważne jest, aby pamiętać, że leków na osteochondrozę kręgosłupa szyjnego nie można przyjmować bez wyznaczenia lekarza. Niesteroidowe leki przeciwzapalne mają skutki uboczne, dlatego przed ich przepisaniem neurolog określa obecność przeciwwskazań u pacjenta i wymaganą dawkę. Leki na zawroty głowy w osteochondrozie szyjnej mogą poprawić jakość życia pacjenta.
Zastrzyki na osteochondrozę
Zastrzyki na osteochondrozę kręgosłupa szyjnego pomagają złagodzić ból podczas zaostrzenia. Dzięki tej metodzie podawania leku efekt pojawia się szybko. Neurolodzy stosują różne zastrzyki.
Pielęgniarki wstrzykują roztwory leków podskórnie, domięśniowo lub dożylnie. W okresie zaostrzenia choroby leki podawane przez wstrzyknięcie z osteochondrozą szyjki macicy mają działanie wyłącznie objawowe.
Leczenie bólu głowy
Ból głowy to objaw, który występuje przy różnych zaburzeniach. Jednak osteochondroza szyjna charakteryzuje się napadami intensywnego bólu głowy. Ruchy głowy nasilają objawy, dlatego aby je wyeliminować lekarze przepisują tabletki przeciwbólowe i niesteroidowe leki przeciwzapalne.
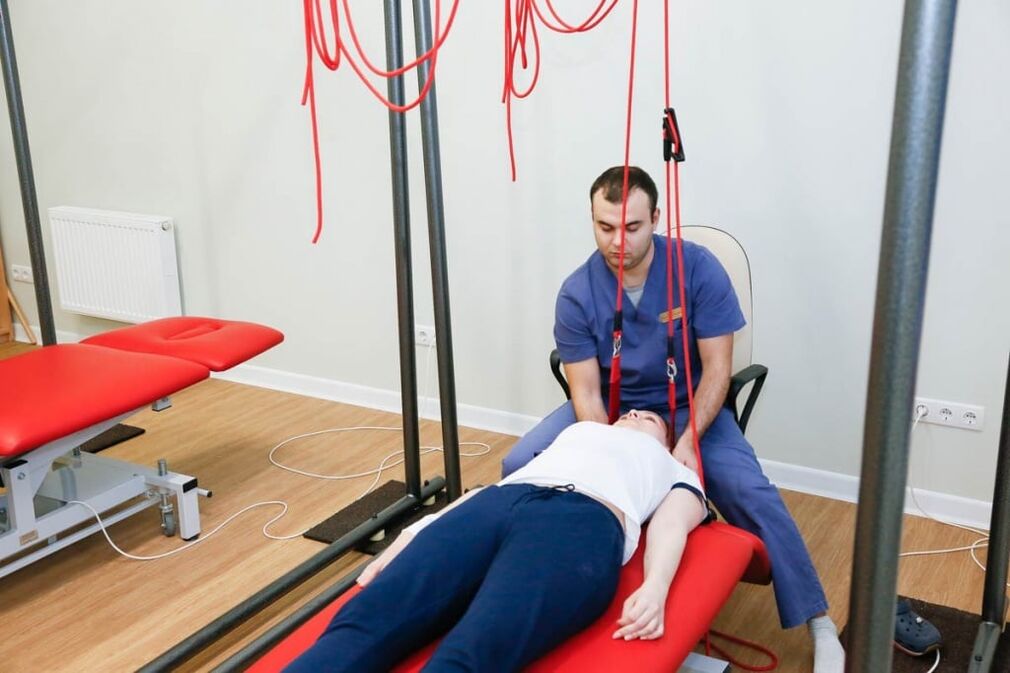
Metody terapii nielekowej
Kompleksowa nielekowa terapia osteochondrozy szyjnej kręgosłupa obejmuje:
- Tryb ochronny – gdy korzenie są ściśnięte, pacjenci leżą na twardej powierzchni,
- Masaż;
- Ćwiczenia fizjoterapeutyczne;
- Trakcja kręgosłupa;
- Procedury fizjoterapeutyczne.
Masaż osteochondrozy szyjnej służy do zmniejszenia bólu i obrzęku, poprawy ukrwienia obwodowego i wyeliminowania skurczu mięśni. Przeciwwskazaniem do wykonania tego zabiegu jest obecność ostrego bólu. Masuj szyję i plecy w kierunku odpływu limfy. Szczególną uwagę zwraca się na strefy międzyłopatkowe i przykręgowe.
Gimnastyka lecznicza w osteochondrozie kręgosłupa szyjnego ma na celu wyeliminowanie skurczu mięśni i wzmocnienie ramy mięśniowej. Ponieważ niestabilność kręgów często występuje w odcinku szyjnym kręgosłupa, instruktor terapii ruchowej prowadzi zajęcia indywidualne, podczas których uczy pacjenta bezpiecznego wykonywania ćwiczeń. Niektórzy autorzy zalecają prowadzenie zajęć z fizykoterapii w obroży Shants.
Aby poprawić ruchomość kręgów szyjnych, rehabilitanci zalecają wykonywanie następujących ćwiczeń:
- Zgięcie i wyprost szyi. Przechyl głowę do przodu w kierunku mostka, nie ciągnąc ramion do przodu, a potem do tyłu. Przytrzymaj nachylenie przez 3 sekundy, powtórz każde ćwiczenie 8-10 razy;
- Obroty szyi. Obróć szyję najpierw w lewo, aż się zatrzyma, a następnie w prawo, nie zmieniając pozycji ramion i poziomu podbródka;
- Opuść głowę, aż się zatrzyma. Następnie odchyl głowę do tyłu, nie zmieniając poziomu ramion. Utrzymaj pozycję przez 5 sekund.
W celu wzmocnienia mięśni szyi opracowano następujące ćwiczenia:
- Połóż rękę z tyłu głowy. Odchyl głowę do tyłu, opierając się na dłoni;
- Połóż rękę w obszarze skroniowym. Przechylając głowę, opieraj się ręką;
- Połóż rękę na czole, opierając się, przechyl głowę do przodu;
- Prawą ręką przechyl głowę na bok, lewą za plecami. Z drugiej strony powtórz ćwiczenie.
Terapia autograwitacyjna to dokładna nazwa zabiegu trakcji kręgosłupa. Odbywa się to za pomocą specjalnych urządzeń. Celem terapii jest zmniejszenie skurczu mięśni i przywrócenie prawidłowej pozycji kręgów. Aby uniknąć powikłań, trakcję kręgosłupa wykonuje lekarz.
Aby poprawić ukrwienie w patologicznym skupieniu, złagodzić obrzęki i wyeliminować ból, stosuje się następujące procedury fizjoterapeutyczne:
- Prądy diadynamiczne. Podczas tego zabiegu za pomocą specjalnego aparatu przykładane są prądy o niskiej częstotliwości, które stymulują mięśnie, łagodzą skurcze i ból. Mają pozytywny efekt, poprawiając trofizm tkanek;
- Promieniowanie ultrafioletowe. Pod wpływem promieniowania UV poprawia się metabolizm witaminy D, wzrasta zawartość wapnia, tkanka kostna staje się silniejsza;
- Ekspozycja na ultradźwięki - stosowana w celu przyspieszenia przepływu krwi, działania przeciwskurczowego i naprawczego. Ultradźwięki są w stanie wnikać w głąb tkanek, czasami są wykorzystywane do lepszego wchłaniania substancji leczniczych;
- Terapia Amplipulse - pozwala złagodzić ból poprzez blokowanie impulsów nerwowych z bolesnego ogniska.
W ostrym okresie choroby, który trwa 4-7 dni, w celu zmniejszenia bólu stosuje się leki przeciwbólowe, przeciwskurczowe, drażniące. Pacjentowi zapewniony jest spokój. Unieruchomienie odcinka szyjnego kręgosłupa odbywa się za pomocą obroży Shants. Terapia ruchowa i masaż są przeciwwskazane. Zastosuj promieniowanie ultrafioletowe.
Czas trwania okresu podostrego wynosi 29 dni. Po całkowitym wyzdrowieniu pacjent musi odpocząć przez kilka dni. Następnie możesz rozpocząć kurs terapii rehabilitacyjnej. W przewlekłym przebiegu choroby pacjentowi przepisuje się środki zwiotczające mięśnie, chondroprotektory, witaminy z grupy B, przeciwbólowe - leki przeciwbólowe, NLPZ. Ćwiczenia fizjoterapeutyczne, masaże. Pacjent zostaje zwolniony z zabiegów fizjoterapeutycznych (amplipuls, ekspozycja na prąd przemienny), wykonuje się wyciąganie kręgosłupa.

Żywność
Właściwe odżywianie osteochondrozy jest ważnym warunkiem osiągnięcia remisji. Postęp osteochondrozy szyjno-piersiowej zatrzymuje się wraz z dietą i leczeniem. Neurolodzy wiedzą, jak leczyć osteochondrozę kręgosłupa szyjnego, dlatego tworzą kompleks środków terapeutycznych, w tym procedury, terapię ruchową, prawidłowe odżywianie i zmiany stylu życia.
Wielu pacjentów zwraca się do neurologów z pytaniem, jak leczyć osteochondrozę kręgosłupa szyjnego i czy istnieją jakiekolwiek ograniczenia dietetyczne. Specjaliści tworzą indywidualne programy żywieniowe uwzględniające preferencje pacjenta. Dieta na osteochondrozę opiera się na zbilansowanej, niskotłuszczowej żywności bogatej w składniki odżywcze. Codzienna dieta pacjenta obejmuje pokarmy bogate w wapń.
Jak spać z osteochondrozą szyjki macicy
Dla pacjentów z chorobami układu mięśniowo-szkieletowego istotne jest pytanie, jak prawidłowo spać z osteochondrozą szyjki macicy. Spanie na brzuchu prowokuje dalszy rozwój choroby, dlatego lepiej unikać spania w tej pozycji. Najbardziej optymalne pozycje to plecy i bok.
Osteochondroza szyjna postępuje podczas odpoczynku na łóżku z miękkim materacem. Dlatego eksperci zalecają preferowanie elastycznych materacy, a także umiarkowanie miękkich poduszek. Jeśli u pacjenta zostanie zdiagnozowana osteochondroza szyjno-piersiowa, doświadczeni specjaliści powiedzą Ci, która pościel jest bezpieczna do spania.
Profilaktyka
Aby zapobiec wystąpieniu lub progresji osteochondrozy szyjki macicy, lekarze zalecają:
- Utrzymuj prawidłową postawę;
- Prowadź aktywny tryb życia, rób przerwy w pracy;
- Regularnie wykonuj ćwiczenia fizjoterapeutyczne;
- Spać na twardej i równej powierzchni, materacu ortopedycznym i poduszce;
- Pozbądź się złych nawyków, zwłaszcza palenia;
- Wybierz buty, biorąc pod uwagę fizjologiczną budowę stopy;
- Nie noś toreb na jednej ręce, prowadzi to do zgięcia kręgosłupa;
- Prowadź zdrowy tryb życia, dobrze się odżywiaj, jedz dużo owoców i warzyw;
- Nie siedzi przez długi czas z pochyloną głową;
- Idź pływać.
W celu poprawy krążenia krwi należy regularnie przeprowadzać masaże.






























